
Escrito Por Delia Brows Studio
 Esteticista profesional especializado en rejuvenecimiento, diagnóstico facial, aparatología estética y cuidado avanzado de la piel. Recomendaciones, guías y productos con respaldo dermatológico y resultados visibles. También certificada en micropigmentación y masaje terapéutico, integrando bienestar, aparatología avanzada y estética integral.
Esteticista profesional especializado en rejuvenecimiento, diagnóstico facial, aparatología estética y cuidado avanzado de la piel. Recomendaciones, guías y productos con respaldo dermatológico y resultados visibles. También certificada en micropigmentación y masaje terapéutico, integrando bienestar, aparatología avanzada y estética integral.
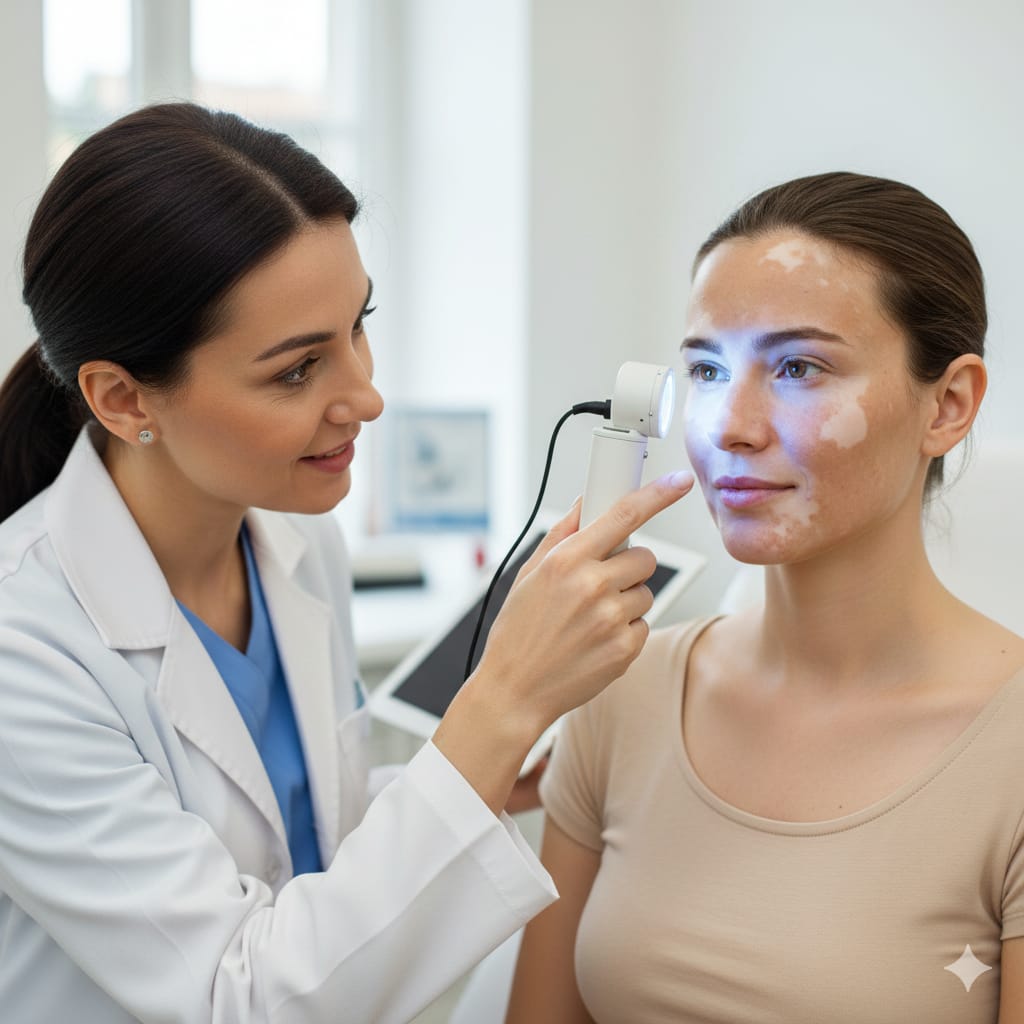
En consulta (y en cabina) pasa todo el tiempo: una persona llega diciendo “tengo melasma”, pero en realidad tiene hiperpigmentación postinflamatoria, lentigos solares, dermatitis por contacto o incluso una mancha por fármacos. El problema de equivocarse no es solo el nombre. El problema es que si tratas como melasma lo que no es melasma, puedes empeorar la mancha: más pigmento, más irritación, rebote y resultados lentos o nulos.
El melasma es una condición real y frecuente, con parches marrón-grisáceos, sobre todo en mejillas, frente, labio superior y mandíbula. Aun así, puede confundirse con muchas otras hiperpigmentaciones, por eso los dermatólogos insisten en un diagnóstico correcto.
Esta guía te enseña, con base clínica sólida, cuáles manchas NO son melasma, cómo reconocerlas por su patrón, antecedentes y evolución, y qué errores comunes hacen que una mancha se vuelva más oscura y más difícil.
Nota rápida: esto es educación clínica y estética. Para diagnóstico definitivo o si hay dudas/lesiones raras, lo correcto es dermatología.
Primero: ¿Qué es melasma (para compararlo)?
Melasma = hiperpigmentación adquirida (no contagiosa) que suele aparecer como parches simétricos en áreas de fotoexposición (cara principalmente). Tiene relación con luz UV y también luz visible, y puede asociarse a hormonas (embarazo, anticonceptivos) y predisposición genética.
Claves típicas del melasma:

La regla de oro: si hay inflamación, el riesgo de mancha sube
En fototipos altos (muy común en piel latina), la hiperpigmentación postinflamatoria es más frecuente.
Eso significa que, aunque el diagnóstico final sea melasma, lo que lo empeora casi siempre es la inflamación + luz.
Fotoprotección que SÍ previene “rebotes” (UV + luz visible)
Artículos relacionados
Rutina post-peeling profesional: qué hacer y qué NO hacer para evitar manchas
Esteticista profesional especializado en rejuvenecimiento, diagnóstico facial, aparatología estética y cuidado avanzado de la piel. Recomendaciones, guías y productos con respaldo dermatológico y resultados visibles. También certificada en micropigmentación y masaje...
CATALOGO DE RECOMENDACIONES DELIABROWS
“Renueva tu Brillo Natural: Protocolo para Piel Normal” ¡No esperes más para disfrutar de la belleza de tu piel, adquiere nuestro protocolo y resalta tu mejor versión! Has clic en el Link y se parte de una Transformación Inmediata!.... ...
Conviértete en Experta Certificada en Microneedling Inteligente
Acceso a mi curso Premium
Aprende a dominar la técnica más avanzada de rejuvenecimiento facial adaptada a pieles latinas.
Suscribete a mi lista
Me comprometo solo a enviarte un correo de calidad mensualmente
Follow Us
Sigueme en todas mis redes sociales

